


2023-06-14 15:00:20
儿童慢性肾脏病(CKD)
儿童慢性肾脏病(CKD)是指由各种原因引起的慢性持续性肾脏结构和功能障碍,是威胁儿童健康的重大问题之一。据报道,儿童CKD患病率为每百万人中约有14.9~118.8例,终末期肾病(ESRD)为每百万人中有4.9~38.7例。有报告称,儿童肾脏疾病是未来慢性肾病的危险因素,有肾脏病史, 但在儿童时期未发展为CKD 的成年人发生ESRD的风险显著增加。
儿童CKD的病因
主要与先天发育、遗传及获得性疾病有关。资料显示,发达国家儿童CKD常由先天性肾脏和尿路畸形引起,发展中国家多为后天获得性疾病(如肾小球肾炎)或遗传性疾病。中国1990至2002年住院患儿慢性肾衰竭(CRF)的调查显示,1268例CRF的原发病因以后天获得性肾小球疾病为主(70%),其次为肾发育异常(17.7%),梗阻性尿路疾病、遗传性肾炎和先天性肾不足5%。随着对儿童肾小球疾病防治水平提高,我国儿童CKD病因发生变化,2020年国内1项单中心回顾性研究对371例CKD患儿进行分析,结果显示尿路畸形为CKD患儿首位病因(36.39%),其次为获得性肾小球疾病(20.76%)。
儿童CKD 定义和分类
KDIGO指南中CKD判定标准:(1)肾脏损伤的标志(1条或以上且持续时间超过3个月);(2)蛋白尿(尿白蛋白排泄率≥30 mg/24 h;尿白蛋白肌酐比值≥30mg/g);(3)尿沉渣异常;(4)由于肾小管原因导致的电解质和其他异常;(5)组织学检测异常;(6)影像学检测结构异常;(7)肾移植病史;(8)肾小球滤过率(GFR)下降(>3个月);(9)GFR<60 mL/(min·1.73 m2)(GFR分类为G3a~G5)。
该指南适用于儿童,但判定标准中肾脏损伤时间>3个月不适用于小于3个月的婴儿。由于GFR<60mL/(min·1.73 m2)的标准不适用于<2岁的儿童,故KDIGO 指南GFR判定标准不适用于此类儿童,目前国际上仍然没有共识。年龄>2岁的儿童指南推荐采用尿蛋白的分级标准(见下表)。对于<2岁的患儿暂无分级标准。24h尿的尿蛋白排泄率(PER)正常值为<4 mg/(m2·h),而晨尿的尿蛋白肌酐比率(PCR)正常值为<20 mg/mmol 或<200 mg/g,当PER>40mg/(m2·h)时考虑为肾病水平的蛋白尿,4~40 mg /(m2·h)为异常增高。
尿蛋白分类

儿童肾脏病早期筛查的重要性
儿童CKD 起病隐匿,病因多样,临床表现与病因、肾脏损伤及严重程度相关,早期通常不典型。随病程迁延发展,后期可累及多个系统,引起生长发育受限、贫血、骨和矿物质代谢异常、心血管疾病及社会-心理障碍等并发症,甚至可进展为ESRD。为了能尽早对CKD患儿开展针对性的治疗,改善患儿预后,就需要临床能够早期识别CKD。
以日本为例,自长期定期开展尿液筛查项目以来,日本儿童ESRD 每年新发病例逐渐减少,2011年发病率仅为百万分之四,同时新发ESRD平均年龄也逐渐延后,1989-2009年日本总体新发尿毒症平均年龄延后15年。
中国儿童慢性肾脏病早期筛查临床实践指南(2021版)
Ø 推荐意见10:尿微量白蛋白是早期发现肾脏损伤的敏感指标,建议将尿微量白蛋白作为儿童CKD早期筛查的指标;24h尿微量白蛋白排泄率、尿白蛋白/尿肌酐(ACR)测定,均可用于儿童CKD早期微量白蛋白尿的检测(1B)。
Ø 推荐意见11:肾小管间质损伤和纤维化是反映CKD进展的重要因素,推荐将肾小管蛋白作为儿童CKD早期筛查的指标(1B)。
研究表明KIM-1、α1微球蛋白、β2微球蛋白、NAG、NGAL、RBP等可早期反映肾脏损伤,但在不同疾病中反映肾脏受累的敏感性及特异性有所不同。因此临床医生应根据不同的原发疾病,检测试剂的可及性,尽可能地选取敏感性高、特异性好的指标,检测肾脏间质损伤。
Ø 推荐意见12:胱抑素C作为肾功能评价指标与肾小球率过滤有较好的相关性,推荐胱抑素C作为儿童CKD早期筛查的指标(1B)。
J9九游会J9儿童CKD筛查解决方案
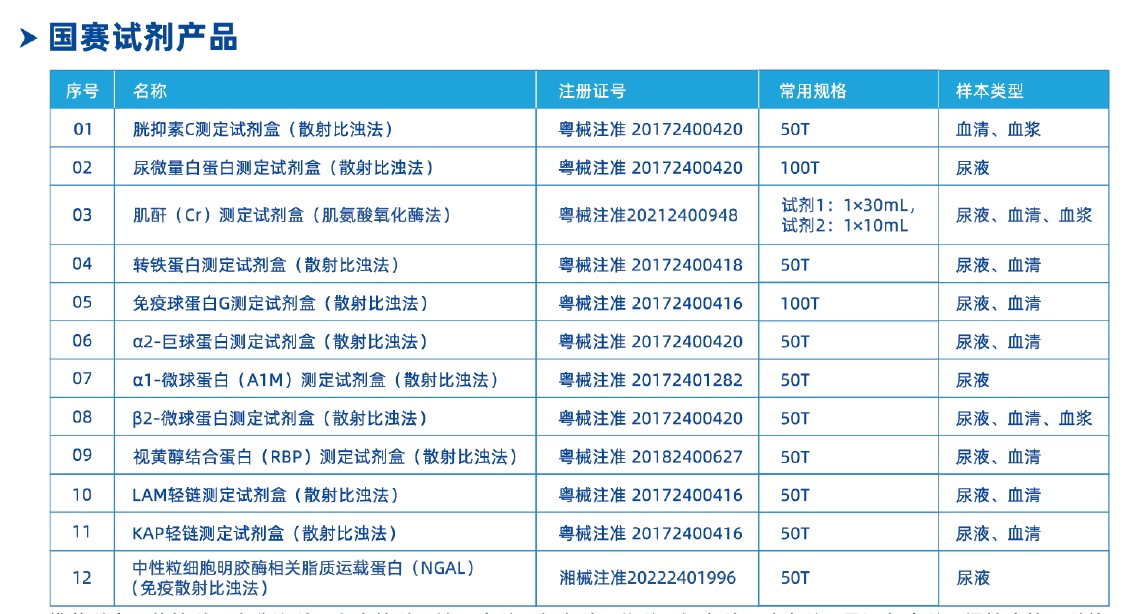
J9九游会J9Aristo系列特定蛋白分析仪可检测肌酐(Cr)、尿微量白蛋白(mALB)、尿转铁蛋白(TFU)、尿免疫球蛋白G(IGU)、尿α1-微球蛋白(AIM)、尿β2-微球蛋白(BMGU)、尿视黄醇结合蛋白(RBPU)、尿α2-巨球蛋白(AMG)、中性粒细胞明胶酶相关脂质运载蛋白(NGAL)、血清胱抑素C(CysC)等多种反映肾脏损伤的标志物,检测项目可涵盖儿童CKD患者的早期筛查、评估和预后监测等各方面。
Aristo系列特定蛋白分析仪还可与尿有形成分、尿干化学分析仪组成尿液分析流水线,一管尿液覆盖多个尿项目的检测,大大节省检验人员的操作步骤与时间,为临床提供更完善更便捷的儿童CKD筛查解决方案。

参考文献:
1. 石鑫淼,刘贝妮,钟旭辉,等.儿童慢性肾脏病流行病学研究进展[J].中华儿科杂志,2019,57(9): 721-724.
2. 李玲玲,许诺.儿童慢性肾脏疾病的KDIGO指南诊治标准解读[J].儿科药学杂志,2015,21(6):54-57.
3. HATTORI M,SAKO M,KANEKO T,et al.End-stage renal disease in Japanese children: a nationwide survey during 2006-2011[J].Clin Exp Nephrol,2015,19(5):933-938.
4. YAMAGATA K,TAKAHASHI H,SUZUKI S,et al.Age distribution and yearly changes in the incidence of ESRD in Japan[J].Am J Kidney Dis,2004,43(3):433-443.
5. 中华医学会儿科学分会肾脏学组. 中国儿童慢性肾脏病早期筛查临床实践指南(2021版)[J].中华儿科杂志,2022,60(9):858-868.